Il diabete mellito è una patologia sistemica che, non adeguatamente controllata, può avere un importante impatto sulla qualità di vita delle persone malate, anche a causa delle complicanze che possono colpire diversi distretti corporei, primo tra tutti l’apparato visivo, insieme ai reni, al sistema nervoso periferico ed al sistema cardiocircolatorio.
La più importante e frequente complicanza oculare del diabete, sia di tipo 1 che di tipo 2, è la Retinopatia Diabetica, che in alcuni casi può essere ulteriormente aggravata dall’insorgenza dell’Edema Maculare Diabetico, una condizione patologica che può determinare un grave danno alla visione centrale.
Prima di proporvi delle informazioni specifiche sulle due patologie, riepiloghiamo le funzioni che può essere chiamato a svolgere il farmacista.
Il ruolo del farmacista
Sono molteplici gli ambiti in cui l’intervento del farmacista assume un rilievo di primo piano
– Autodiagnosi
– Aderenza terapeutica
– Aderenza ai protocolli di monitoraggio
Autodiagnosi
I test di autodiagnosi sono costituiti da una serie di prestazioni analitiche di prima istanza, che possono essere effettuate direttamente dai pazienti, in funzione di autocontrollo, a domicilio o in alternativa possono essere utilizzati mediante il supporto di un operatore sanitario, presso le farmacie territoriali pubbliche e private.
Tra i test di autodiagnosi rientra il controllo della glicemia, che viene spesso somministrato in occasione delle campagne di screening organizzate sul territorio.
Dal momento che il controllo metabolico della malattia diabetica passa anche dalla prevenzione dell’ipertensione, dell’ipercolesterolemia e dell’obesità assumono rilievo anche altri test di autodiagnosi quali:
– Colesterolemia (totale e frazione)
– Trigliceridemia
– Misurazione in tempo reale di emoglobina e emoglobina glicata.
Tutte queste prestazioni rientrano nelle attività che i farmacisti saranno chiamati a svolgere nel progetto della Farmacia dei servizi che proprio quest’anno sembra avviarsi verso una più piena attuazione: prima nelle 9 regioni pilota a cui nel biennio 2021-22 dovrebbe aggiungersi l’intero territorio nazionale.
Aderenza terapeutica
Il farmacista può svolgere una funzione di counseling nello stimolare il paziente diabetico a:
– rispettare pienamente le prescrizioni, sia con riferimento ai farmaci da assumere che alle modalità di assunzione indicate dal medico.
– adottare uno stile di vita salutare, seguendo una dieta equilibrata e attività fisica moderata, atta a controllare il sovrappeso, contrastando gli stili di vita sedentari.
Aderenza ai protocolli di monitoraggio
Il paziente diabetico, se vuole mantenersi in salute e prevenire l’insorgenza di complicanze, deve sottoporsi in maniera sistematica ai controlli medici.
Il farmacista può svolgere un’importante funzione informativa nel responsabilizzare il paziente ad effettuare con regolarità controlli periodici, innanzitutto presso il medico di famiglia e/o il diabetologo, e quando necessario ad esami più specifici da parte di specialisti, quali il cardiologo, l’oculista, il nefrologo.
Retinopatia e edema maculare diabetico
Fisiopatologia e classificazione
La patogenesi della Retinopatia Diabetica (RD) e in modo particolare dell’Edema Maculare Diabetico (EMD) è multifattoriale. Negli ambienti scientifici c’è un crescente consenso che si tratti più di una patologia neurovascolare, che di una pura microangiopatia; infatti, accanto al danno della rete vascolare, sono state confermate severe e precoci alterazioni strutturali e funzionali delle cellule neuronali retiniche.
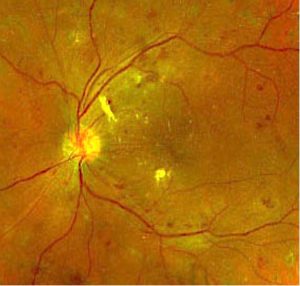
I principali pathway attivati dall’iperglicemia e implicati nello sviluppo della RD sono: la stimolazione della via dei polioli (via della sorbitolo-aldoso reduttasi), della via del diacilglicerolo (DAG), l’attivazione della cascata infiammatoria e di leucostasi, l’incremento della produzione dei prodotti avanzati di glicosilazione (AGE: Advanced Glycation End-product). Questi processi aumentano il livello basale di stress ossidativo, causando una disfunzione e in ultimo l’apoptosi delle cellule neuronali retiniche. L’incremento dello stress ossidativo, inoltre, causa un danno a livello endoteliale, determinando un’alterazione nei meccanismi di regolazione del flusso sanguigno, una riduzione della perfusione capillare e una rottura della barriera emato-retinica (BER) interna, con aumento della permeabilità. Clinicamente, ciò si traduce da un lato in obliterazione capillare periferica, e dall’altro in iperpermeabilità maculare, con conseguente EMD. I danni tissutali ingravescenti, determinano una progressione clinica dell’RD, da forme più lievi, caratterizzate da anomalie venose (duplicazione, irregolarità? del calibro vascolare), microaneurismi e IRMA (Intra-Retinal Microvascular Abnormalities), a quelle più avanzate.
A livello internazionale, è tradizionalmente accettata la classificazione della RD in:
– forma non proliferante (NPDR), caratterizzata da microaneurismi, alterazione nella perfusione capillare retinica, essudati cotonosi multipli, emorragie a fiamma, e IRMA.
– forma proliferante (RDP), caratterizzata dall’insorgenza di neovascolarizzazioni epiretiniche o sulla testa del nervo ottico. Quando si verifica emovitreo, per sanguinamento dei vasi anomali neoformati, o quando i neovasi occupano una porzione estesa della papilla ottica, anche in assenza di emovitreo, si parla di RDP ad alto rischio.
I fattori di rischio
I fattori di rischio per lo sviluppo di RD sono classificabili in modificabili e non-modificabili. Quelli predisponenti l’EMD sono oggetto di maggiori controversie, ma che si possono considerare sostanzialmente sovrapponibili a quelli legati alla RD.
Non modificabili
– Durata del diabete
– Gravidanza
– Pubertà
– Predisposizione genetica
Modificabili
– Iperglicemia
– Ipertensione arteriosa
– Dislipidemia
– Obesità e ormoni metabolici
– Infiammazione sistemica e locale
– Stress ossidativo
– Livelli di vitamina D
Fra i parametri non modificabili, la durata del diabete è sicuramente il fattore di rischio più importante, come risulta chiaramente per il diabete di tipo 1: nei giovani con diabete di tipo 1 durata inferiore ai 5 anni e in età prepubere, la prevalenza di RD è trascurabile, mentre se il diabete viene diagnosticato dopo i 30 anni, la prevalenza di retinopatia è del 20% dopo 5 anni di malattia, del 40-50% dopo 10 anni, e di oltre 90% dopo 20 anni. Questo rapporto non è così chiaro negli studi di coorte sul diabete di tipo 2, probabilmente a causa del rischio concorrente di mortalità in una coorte di soggetti generalmente più anziana e con più co-morbidità.
La gravidanza costituisce un fattore di rischio di progressione di RD ed EMD, specialmente nei pazienti con diabete di tipo 1. I possibili meccanismi alla base di questo fenomeno includono sia teorie ormonali che immunitarie.
Passando ai fattori modificabili, vi è una relazione direttamente proporzionale tra il livello di glicemia e frequenza di retinopatia. Oltre al valore assoluto del glucosio ematico e di HbA1c, anche la variabilità a breve termine di questi valori, come i picchi nel glucosio post-prandiale o le ipoglicemie improvvise, è risultata associata ad un aumentato rischio di complicanze microvascolari.
Lo stretto controllo glicemico è molto più efficace nel prevenire o ritardare l’insorgenza della RD nei pazienti con diabete senza retinopatia, rispetto al limitare la gravità della RD dopo il suo esordio.
Le attuali linee guida suggeriscono di mantenere un valore di HbA1c compreso tra 6,5 e 7,5%. Secondo una meta-analisi Cochrane di recente pubblicazione, tuttavia, non vi sono prove concrete su alcun obiettivo specifico di trattamento, ma si raccomanda piuttosto un approccio personalizzato, con obiettivi di trattamento individualizzati in base all’età, alla progressione della malattia, al rischio di episodi ipoglicemici e ai fattori psicologici del paziente.
Diversi studi epidemiologici hanno identificato l’ipertensione come un fattore di rischio sia per RD sia per EMD; infatti, è stato dimostrato che il controllo stretto della pressione arteriosa (<150/85 mmHg) nei pazienti con diabete di tipo 2 riduce il rischio di malattia microvascolare del 37%, il tasso di progressione della RD del 34% e il rischio di peggioramento dell’acuità visiva del 47%. A differenza del controllo dell’iperglicemia, l’effetto protettivo del controllo della pressione sanguigna si perde rapidamente in caso di interruzione del controllo intensivo.
Recenti studi di aggregazione familiare hanno poi dimostrato una tendenza ereditaria per la retinopatia grave in soggetti affetti sia da diabete di tipo 1 sia di tipo 2, indipendentemente dai fattori di rischio condivisi.
Diagnosi
Numerose metodiche di imaging rivestono un ruolo primario nella diagnosi e gestione del paziente con RD, tra cui la retinografia a colori, la fluorangiorafia retinica, l’OCT, e l’angio-OCT.
Il gold standard diagnostico rimane tuttora la retinografia stereografica a colori.
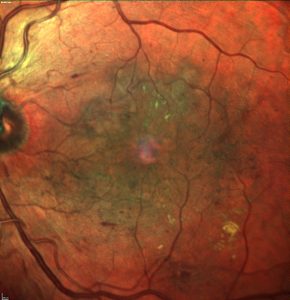
L’OCT è una metodica di grande importanza nella valutazione dello stato maculare in pazienti affetti da RD e fornisce anche informazioni utili su strutture, quali l’interfaccia vitreo-retinica, lo spessore dello strato delle fibre nervose e dello strato delle cellule ganglionari, e della coroide.
Inoltre, l’OCT permette di valutare aspetti quantitativi e caratteristiche qualitative propri dell’EMD, permettendone la classificazione clinica e l’individuazione del corretto approccio terapeutico.
Indipendentemente dallo spessore retinico, l’EMD può essere classificato in base alla sede del fluido, e tre diversi pattern sono stati proposti:
– cistoide, caratterizzato da pseudocisti intraretiniche
– intraretinico, caratterizzato da inspessimento tissutale senza evidenza di cisti discrete
– distacco sieroso del neuroepitelio, come accumulo di fluido nello spazio sottoretinico
L’angio-OCT è una metodica relativamente recente, che valuta in modo non invasivo, rapido, e tridimensionale gli strati vascolari retinici e coroideali.
Screening
Le attuali evidenze scientifiche mostrano che l’attuazione di programmi di screening e la tempestività dell’intervento, possono ridurre drasticamente la quota di cecità legata a RD e EMD. L’efficacia dei trattamenti risulta fortemente correlata all’adesione ai protocolli terapeutici suggeriti da studi internazionali multicentrici.
Lo screening della RD in ambito oftalmologico può essere eseguito tramite le seguenti metodiche: oftalmoscopia (diretta e/o indiretta), biomicroscopia (lampada a fessura con lenti sia a contatto che non) con pupille dilatate; retinografia a colori con fundus camera non midriatiche. La retinografia digitale è un promettente modello di screening sul territorio e rappresenta un perfetto esempio di telemedicina. Questo esame sfrutta la registrazione digitale dell’immagine ottenuta senza midriasi, e consente la trasmissione e la refertazione a distanza da parte di strutture di riferimento qualificate. Recentemente sono stati sviluppati dei dispositivi di imaging retinico che mirano a facilitare lo screening della RD implementando le tecnologie offerte dalla telemedicina. Questi dispositivi si collegano allo smartphone e acquisiscono l’immagine della retina come una fundus camera. Questi strumenti sono portatili e facili da installare, e possono valutare anche il segmento anteriore. Necessitano, tuttavia, di dilatazione della pupilla e sono ancora limitati nella perfetta visualizzazione dell’estrema periferia retinica.
Un programma di screening della RD deve essere associato a un tempestivo invio a strutture di secondo o terzo livello (“referral system”) che possano offrire adeguate cure oftalmologiche. Le linee guida suggeriscono che senza appropriato accesso alle cure oftalmologiche, si perdono i benefici associati allo screening dei pazienti con RD.
Le raccomandazioni generali per lo screening della RD, come indicato dalle linee guida nazionali e internazionali, sono le seguenti:
– I pazienti con diabete tipo 1 dovrebbero effettuare una prima valutazione del fondo oculare in dilatazione, dopo 5 anni dalla diagnosi del diabete (o alla pubertà).
– I pazienti con diabete tipo 2 dovrebbero effettuare una prima valutazione del fondo oculare in dilatazione, alla diagnosi di diabete.
La frequenza dei controlli deve essere:
– in assenza di retinopatia, almeno ogni 2 anni;
– in presenza di retinopatia non proliferante lieve ogni 12 mesi;
– in presenza di retinopatia non proliferante moderata, ogni 6-12 mesi;
– in presenza di retinopatia proliferante, ogni mese;
– in presenza di edema diabetico non coinvolgente la macula, ogni 3 mesi;
– in presenza di edema diabetico coinvolgente la macula, ogni mese.
La gravidanza è un fattore di sviluppo o progressione della RD e pertanto, le donne diabetiche che pianificano di avere figli, dovrebbero essere sottoposte a un esame completo dell’occhio prima e durante la gestazione, con un follow-up fino al parto. Il diabete gestazionale non rappresenta un fattore di rischio per RD.
CONCLUSIONI
La retinopatia diabetica rappresenta una delle complicanze più gravi del diabete in soggetti in età lavorativa. Per una corretta gestione, e per ridurre il suo peso sociale ed economico, occorre seguire uno stretto programma di:
– prevenzione primaria: controllo dei fattori di rischio, tra cui glicemia, ipertensione arteriosa, dislipidemia,
– prevenzione secondaria con l’identificazione precoce della retinopatia.
– prevenzione terziaria (evitare la cecità nei pazienti con RD).
Lo screening della popolazione diabetica attraverso un esame oftalmoscopico/retinografia deve avere una distribuzione capillare sul territorio; l’invio telematico a centri di lettura certificati (telemedicina) sta assumendo un ruolo sempre più importante a questo scopo.
Il presente articolo può essere scaricato anche in formato PDF Scheda n. 11 – Il farmacista e le complicanze oculari del diabete
© Copyright “l’Oculista italiano” – Gennaio 2020
Dr. Carmelo Chines
Direttore responsabile
