Il Governo italiano ha adottato nei primi mesi del 2020 delle importanti decisioni che prevedono un maggiore impegno nella lotta contro l’antibiotico-resistenza, che vedrà in prima linea le Farmacie.
Dedichiamo questa scheda alle nuove funzioni che in questo contesto il Farmacista sarà chiamato a svolgere e a una descrizione sintetica del fenomeno dell’antibiotico-resistenza, con un focus particolare in Oftalmologia.
Campagne di sensibilizzazione e formazione
In base a quanto stabilito, il Governo si impegnerà in azioni finalizzate a contrastare il fenomeno dell’antibiotico-resistenza, attraverso:
– la promozione del consumo consapevole degli antibiotici con campagne di sensibilizzazione presso le farmacie
– le buone pratiche per il controllo delle infezioni ospedaliere
– il finanziamento della ricerca e la formazione continua di medici, farmacisti e altri professionisti sanitari coinvolti.
In particolare il Governo si è impegnato a porre in essere iniziative volte a prevedere campagne di sensibilizzazione e informazione per i cittadini sulla tematica dell’antimicrobico-resistenza promosse all’interno delle singole farmacie appartenenti alla diffusa rete delle farmacie pubbliche e private convenzionate con il servizio sanitario nazionale, definendo adeguate misure in linea con quanto dispone la normativa in materia di «farmacia dei servizi».
In ambito formativo il Governo provvederà a promuovere, con riferimento alle proprie competenze, la realizzazione di specifici percorsi formativi per i medici, i farmacisti e gli altri professionisti sanitari coinvolti, incentrati sulle strategie di prevenzione delle resistenze, affinché acquisiscano le modalità più efficaci per sensibilizzare, anche attraverso campagne di educazione sanitaria, i pazienti sull’uso sicuro degli antibiotici, con particolare riguardo all’assunzione corretta, al rispetto di dosi e orari e alla pericolosità della conservazione di eventuali rimanenze del farmaco.
Antibiotico-resistenza in Oftalmologia
Negli ultimi decenni l’uso inopportuno di antibiotici (specialmente di molecole ad ampio spettro d’azione), la somministrazione di dosaggi sub-ottimali e l’impiego massiccio in prima linea di molecole con elevata capacità di generare resistenze, hanno determinato l’insorgere delle antibiotico-resistenze.
In questi anni, infatti, gli antibiotici sono stati impiegati massicciamente, non solo per terapie sugli esseri umani, ma anche in ambito zootecnico ed animale e nelle produzioni alimentari, tanto da determinare la selezione di ceppi microbici che hanno acquisito resistenze multiple, rivolte cioè verso molte (se non tutte) le famiglie antibiotiche.
Quando si parla di antibiotico-resistenza e di batteri multi-resistenti, i temuti “superbugs”, si pensa spesso a nuove malattie e/o pandemie che si diffondono senza controllo. In realtà la vera minaccia è meno eclatante, ma più subdola, in quanto si annida proprio nei luoghi di cura, quali gli ospedali.
Tra i problemi principali vi è la presenza di ceppi resistenti ai fluorochinoloni e gli staphilococci meticillino resistenti (MRSA: Methicillin-Resistant Staphylococcus Aureus), a cui si sono recentemente aggiunti ceppi batterici resistenti a tutti gli antibiotici (MDR: Multi-Drug Resistant).
Il problema delle resistenze è emerso da tempo nelle terapie sistemiche, ma interessa specificamente anche gli antibiotici ad uso oftalmico.
Gli antibiotici e il loro corretto utilizzo
Rispetto alla problematica delle antibiotico-resistenze bisogna valutare le patologie oculari per grado di importanza: la principale divisione va fatta tra le congiuntiviti e tutte le altre forme che possono essere considerate gravi o comunque per le quali è certamente necessario un intervento farmacologico, quali cheratiti, endoftalmiti, dacriocistiti e flemmoni.
La superficie oculare in realtà non è sterile, ma è caratterizzata dalla presenza di un microbiota, la cui composizione può variare in base a svariati fattori.
I batteri più rappresentati sono lo Staphilococcus epidermidis, che può rappresentare fino al 64% della flora, e lo Staphilococcus aureus, che può rappresentare fino al 12 % della flora, seguiti dai Micrococcii, da altri CoNS, dal Propionebacterium, dai Corynebacterium. Con l’uso di tecniche in biologia molecolare a questi principali batteri si sono aggiunti altri quali: Pseudomonas, Bradyrhizobium, Acinetobacter, Brevundimonas,Aquabacterium, Sphingomonas, Streptococcus, Streptophyta, Methylobacterium, Enhydrobacter, Bacillus e Ralstonia spp .
Il microbiota gioca un ruolo molto importante, quale ecosistema della superficie oculare, nella difesa contro la colonizzazione da parte di altri germi patogeni e crea un bilanciamento al suo interno tale da non far emergere patogeni opportunistici.
Da quanto su esposto possiamo dedurre che nelle forme lievi di congiuntivite, i batteri primi responsabili sono generalmente quelli facente parte del microbioma che per un qualche motivo prendono il sopravvento e diventano patogeni, quindi soprattutto Staphilococci e Streptococci e molto più a distanza i Gram negativi come Enterobatteri e Pseudomonas e poi le Moraxelle e gli Haemophili.
Nelle patologie congiuntivali in base ai principi della MBSE (Medicina Basata Sulle Evidenze), tenendo conto che la maggior parte delle infezioni batteriche tende ad essere autolimitante entro 7/10 giorni è una evidenza di tipo A che nella maggior parte delle congiuntiviti (sospette o confermate) il trattamento non è necessario. Ma è altrettanto una evidenza di tipo A che l’utilizzo degli antibiotici topici riduce la durata della congiuntivite, permettendo per esempio un più veloce reintegro al lavoro o scolastico, e che è ragionevole l’uso di un antibiotico a largo spettro per trattare le congiuntiviti batteriche.
È invece, una evidenza C che nelle congiuntiviti con secreto muco-purulento o resistenti alla terapia sia utile innanzitutto la cultura batterica.
Nel caso di infezioni congiuntivali in immunocompromessi, pazienti con alterazioni degli annessi, pazienti con alterazione del film lacrimale, pazienti con lenti a contatto nei quali le lesioni possono evolvere, è consigliabile l’esecuzione prima di iniziare la terapia dello striscio congiuntivale, che venga poi esaminato ed interpretato presso un centro di riferimento. Solo così è possibile evitare un uso indiscriminato di antibiotici di ultima generazione ed utilizzare quelli specifici per il germe isolato.
Nel caso di cheratiti, molto dibattono i clinici su utilizzo di monoterapia o terapia combinata. Va comunque sempre eseguito il prelievo dalla lesione corneale, analizzato con tecniche di biologia molecolare e/o con tecnica classica. Al momento dell’identificazione del germe e/o dell’antibiogramma la terapia dovrà essere eseguita col miglior antibiotico possibile contro il germe isolato.
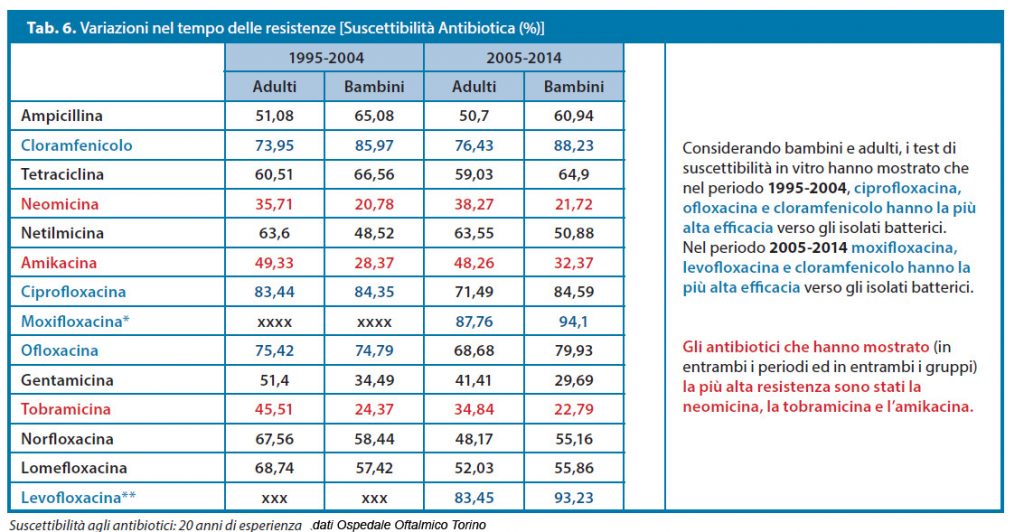
In generale certamente oggi le maggiori preoccupazioni vengono dalle resistenze crescenti dei CoNS e la diminuzione della sensibilità dello Staphilococcus aureus ai più datati aminoglicosidici, ma soprattutto ai fluorochinoloni.
Questo significa perdita progressiva di armi importanti verso i germi più presenti sia nelle congiuntiviti, sia nelle cheratiti e anche in gran parte delle infezioni oculari gravi, in quanto insieme al problema della meticillino resistenza si evidenzia sempre più il problema delle multiresistenze.
A questo proposito è importante sottolineare l’ottima performance della netilmicina su Staphilococcus aureus meticillino resistente (MRSA) e sui CoNS multiresistenti (MRSE).
La netilmicina è un antibiotico aminoglicosidico di ultima generazione, derivato semisintetico della micromonospora actynomices. Si tratta di due amino zuccheri chiamati garosamine, legati da un nucleo esoso.
La netilmicinaè battericida e agisce bloccando la sintesi proteica in quanto si lega alla subunità 30S del RNA ribosomiale.
È del 1981 la prima pubblicazione di Sloane sull’utilizzo di questo aminoglicoside nelle endoftalmiti e da allora si contano più di una sessantina di pubblicazioni in riviste di rilievo riguardanti la netilmicina, in ambito oftalmologico in generale e topico in particolare.
Questi studi vanno ad indagare in particolare l’attività antimicrobica del farmaco con la valutazione sulle resistenze batteriche, ma anche la tollerabilità a livello locale, fattore molto importante nella scelta di un farmaco ad uso topico, e la durata di attività del farmaco dopo somministrazione.
Dr. Carmelo Chines
Direttore responsabile
