L’edema maculare diabetico (EMD) è la causa principale di disabilità visiva nei soggetti affetti da retinopatia diabetica (RD). La sua incidenza aumenta prevalentemente con la durata del diabete, nonché in seguito alla presenza di altre condizioni come l’iperglicemia, la nefropatia o l’iperlipidemia (elevata presenza di lipidi nel sangue).
Il soggetto affetto da EMD al fine di ridurre la probabilità di insorgenza e progressione dell’EMD, deve tenere sotto controllo alcuni parametri, come:
-la glicemia;
-la pressione sanguigna;
-i livelli di trigliceridi e colesterolo nel sangue.
Diagnosi
La diagnosi dell’edema maculare diabetico viene effettuata tramite un attento esame del fondo oculare, gli esami possono includere:
-la biomicroscopia, esame effettuato tramite una lampada a fessura utilizzata per valutare attentamente sia il bulbo che gli annessi oculari;
-la fluoroangiografia, che mette in evidenza eventuali lesioni retiniche;
-la tomografia a coerenza ottica (OCT) che si rende necessaria per la quantificazione dello spessore retinico e dell’edema.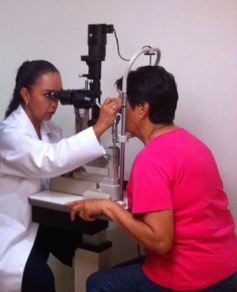
Strategie Terapeutiche
Trattamento laser
Fotocoagulazione laser
Il trattamento tradizionale dell’EMD, introdotto già a partire dagli anni ’80, veniva effettuato con la fotocoagulazione laser (trattamento focale o trattamento a griglia). La sua efficacia nella prevenzione della riduzione e della perdita della vista è stata dimostrata dai dati derivanti da due grandi studi: il Diabetic Retinopathy Study (DRS) e l’Early Treatment Diabetic Retinopathy Study (ETDRS). La fotocoagulazione laser viene utilizzata per il trattamento dei microaneurismi e per le aree di perdita focale che non coinvolgono il centro della retina. I risultati dello studio ETDRS hanno, infatti, dimostrato una riduzione del rischio di perdita della visione nel 50% degli occhi in studio in seguito a trattamento laser. Questa tipologia di trattamento, nonostante si sia dimostrata molto efficace, potrebbe essere responsabile di alcune complicanze come la comparsa di cicatrici all’interno della retina o lo scotoma paracentrale.
Laser a diodo
La fotocoagulazione con laser a diodo è un trattamento che utilizza una specifica lunghezza d’onda che viene assorbita dagli strati più esterni della retina, riducendo così il rischio di eventuali complicanze come lo scotoma.
Terapia intravitreale
Anti-VEGF
La terapia con farmaci anti-VEGF è in grado di inibire la produzione del fattore di crescita vascolare (vascular endothelial growth factor,VEGF) responsabile della formazione incontrollata di nuovi vasi sanguigni. Nonostante la comprovata efficacia di questo trattamento, queste molecole hanno un effetto terapeutico limitato nel tempo che potrebbe comportare la necessità per il soggetto affetto da EMD di sottoporsi a diverse iniezioni intravitreali per garantirne un’efficacia a lunga durata.
Steroidi
I farmaci steroidei sono molecole anti-infiammatorie utilizzate per il trattamento dell’edema maculare diabetico perché in grado di inibire i processi alla base dell’insorgenza dell’EMD, tra cui quelli infiammatori; sono infatti in grado di:
-stabilizzare alcune cellule dell’endotelio;
-inibire la migrazione dei leucociti, nonché la sintesi del fattore di crescita vascolare, delle citochine e delle prostraglandine.
La terapia a base di corticosteroidi, come il fluocinolone acetonide, è consigliata per i pazienti affetti da EMD che non sono sufficientemente responsivi ai farmaci anti- VEGF o che non possono essere trattati con queste molecoleed inoltre che presentino i requisiti richiesti per la somministrazione del trattamento steroideo (afachia e assenza di ipertensione oculare o glaucoma)
Trattamento chirurgico
L’intervento chirurgico prevede l’asportazione del corpo vitreo (vitrectomia). Questo viene effettuato solo nei casi più gravi caratterizzati dalla presenza di emorragie oculari o complicanze retiniche.
Fonti:
Linee-guida per lo screening, la diagnostica e il trattamento della retinopatia diabetica In Italia, Gruppo di Lavoro sulle Complicanze Oculari del Diabete, Società Italiana di Diabetologia, 2015
Dr. Carmelo Chines
Direttore responsabile
