Patologías vítreas: un problema a menudo incomprendido
En el ámbito de la Oftalmología clínica Cada vez está más extendido un problema que muy a menudo se pasa por alto o se subestima, pero que genera considerables molestias a quienes lo padecen. Se trata de patologías vítreas: conjunto de alteraciones patológicas que afectan al cuerpo vítreo y provocan importantes molestias visuales, especialmente en determinadas condiciones de iluminación.
De hecho, cada vez con más frecuencia nos enfrentamos a diagnósticos de turbidez vítrea, sinéresis, desprendimiento vítreo e síntesisque la mayoría de las veces no se tratan o, lo que es peor, minimizan los síntomas que siguen siendo un gran problema para quienes los padecen.
En muchos casos, estos síntomas repercuten negativamente en la emotividad y la serenidad del paciente, que se enfrenta a un problema con el que tiene que convivir, sin esperanzas de encontrar una solución.
En los últimos años, sin embargo, la evolución tecnológica, que ha llevado al desarrollo del cirugía mínimamente invasivapermite abordar y, en algunos casos, eliminar la alteraciones vítreas a través de actuaciones terapéuticas y quirúrgicas dirigidas a tratar adecuadamente el caso clínico concreto a resolver.
Por lo tanto, podemos afirmar que actualmente el paciente con enfermedad vítrea puede esperar eliminar las molestias relacionadas con las opacidades vítreas y no tiene que aprender a vivir con el problema, sino que, si está bien asesorado por su oftalmólogo, puede elegir la solución que mejor se adapte a sus expectativas.
El cuerpo vítreo: ¿qué es?
Hoy sabemos que el cuerpo vítreo, o gel vítreoSe trata de un tejido conjuntivo transparente y gelatinoso que no está vascularizado ni inervado. Con un peso aproximado de 4 gramos, constituye 2/3 de todo el volumen del globo ocular y, debido a su tamaño, contribuye a la forma y sustancia del globo ocular.ojo.
Debido a su elevada viscosidad, el vítreo actúa como amortiguador de posibles traumatismos bulbares, protegiendo las estructuras oculares más delicadas. Además de estas numerosas propiedades, su elasticidad permite desplazamientos anteroposteriores del cristalino, ayudando al músculo ciliar en su actividad acomodativa.
El gel vítreo está compuesto por 99% de agua y los 1% restantes de fibrillas de colágeno e hialuronato, que forman el "andamiaje". La red de fibrillas de colágeno forma una estructura sólida que se "hincha" con el hialuronato hidrófilo, creando la estructura vítrea propiamente dicha.
La relación entre estos dos elementos es crucial para mantener la transparencia y la estructura del vítreo, ya que si las proporciones entre ambos cambiaran (por ejemplo, durante el envejecimiento), el vítreo se volvería más líquido y menos "gelatinoso".
Las fibrillas están formadas por colágeno de tipo I y II con una estructura de triple hélice.
Lo desarrollo real comienza durante la sexta semana de vida embrionaria y, aunque el origen del desarrollo celular aún no está del todo claro, se supone que la síntesis vítrea se debe a los hialocitos, las células retinianas y las células del cuerpo ciliar.
Durante elembriogénesis El vítreo está invadido por vasos sanguíneos, que proporcionan alimento al segmento anterior del ojo en desarrollo. Con el tiempo, estos vasos retroceden hasta desaparecer por completo, dejando el cuerpo vítreo transparente.
Su volumen se triplica desde el nacimiento hasta la edad adulta; sin embargo, cabe señalar que 70% de este aumento se produce antes de los cuatro años. El desarrollo completo se alcanza generalmente en la adolescencia, entre los 15 y los 18 años.
La formación del gel vítreo consta de tres momentos diferentes que contribuyen a la composición del vítreo final:
- Vítreo primario: El tejido mesodérmico rodea la vesícula lenticular, mientras que en su espesor interior se desarrolla una red vascular procedente de la arteria hialoidea.
- Vítreo secundario: Suele formarse en torno al segundo mes de vida intrauterina, a través de un proceso de transformación del tejido mesenquimal con tejido neuroectodérmico típicamente avascular.
- Vítreo terciario: caracterizada por la desaparición del árbol vascular hialoideo y, en consecuencia, la aparición de la Canal de Cloquet. Esta porción del vítreo representa una cavidad virtual y está ópticamente vacía, compuesta por el tejido mesenquimatoso primordial ahora sustituido por el vítreo definitivo.
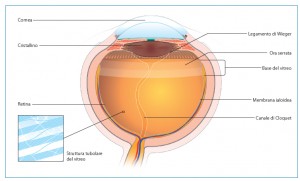
Desde el punto de vista anatómico, el cuerpo vítreo suele subdividirse en tres zonas diferentes bien definidas que se denominan: Vítreo Central, Base Vítrea y Corteza Vítrea.
En Vítreo central es, como su nombre indica, la porción situada en el centro de todo el gel vítreo que contiene en su interior el Canal de Cloquet, que es un resto del sistema vascular vítreo primario durante el desarrollo embrionario. El vítreo central presenta una baja concentración de fibras de colágeno que discurren en sentido anteroposterior.
La Base vítrea se localiza en la ora serrata, la porción de transición entre el tejido retiniano y el cuerpo ciliar. En esta zona anatómica, el vítreo se caracteriza por la presencia de densos haces de fibras de colágeno fuertemente adheridas a la retina, probablemente debido a su "fusión" con la membrana limitante interna.
Corteza vítrea: El gel vítreo central está rodeado a su vez por la corteza vítrea, que presenta una orientación de las fibras de colágeno diferente a la del vítreo central. La corteza se subdivide comúnmente en:
- Corteza vítrea anterior: cubre la superficie posterior del cristalino en la fosa patelar.
- Corteza vítrea posterior: esta porción vítrea se adhiere a la superficie retiniana más interna por detrás del borde posterior de la base vítrea.
Enfermedades vítreas: ¿cómo prevenirlas?
Llevar a cabo una sencilla pero eficaz prevención de las enfermedades degenerativas del vítreo Siempre se debe recordar al paciente que ingiera una cantidad importante de líquidos, sobre todo en verano, para contrarrestar la pérdida de agua debida a la diuresis y la transpiración.
En presencia de una degeneración vítrea manifiesta, la simple rehidratación del gel vítreo, preferentemente enriquecida con sustancias osmóticas, favorece la reexpansión de la masa vítrea y reduce el movimiento de las fibrillas rotas en el interior de las lagunas vítreas, permitiendo una disminución notable de la percepción de cuerpos móviles, con una clara mejoría de la fenomenología subjetiva.
Por desgracia, la administración dietética de ácido hialurónico y colágeno no produce acumulación vítrea, debido a la degradación inmediata de estas moléculas por los jugos gástricos del estómago.
De hecho, la degradación de las matrices fibrilares vítreas se debe no sólo a mecanismos enzimáticos naturales y a la acción de los radicales libres, sino también al efecto de ciertas clases de fármacos utilizados en medicina general.
Por ejemplo, en pacientes hipertensos o diabéticos en el tratamiento crónico con antihipertensivos y diuréticos, la depleción constante de agua y potasio tiende a reducir el componente acuoso de la masa vítrea y, en consecuencia, a alterar la proporción correcta entre éste y el componente fibroso, así como a favorecer la tracción vitreorretiniana.
Las principales patologías vítreas
Hemovitreo
Se trata de un enturbiamiento hemorrágico del cuerpo vítreo, que provoca la mezcla de sangre con el gel vítreo y la formación de masas poco o nada transparentes, que pueden alterar considerablemente la función visual.
L'hemvitreo puede deberse a un traumatismo del globo ocular o, más sencillamente, puede producirse de forma espontánea. Las principales causas de hemvítreo espontáneo pueden ser la diabetes, la hipertensión arterial, las enfermedades vasculares de la retina, las roturas de retina y las membranas neovasculares subretinianas.
Asteroide Hyalosis
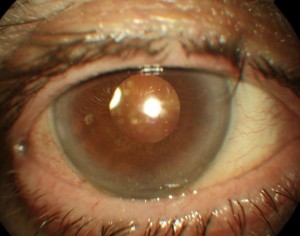
La asteroide hyalosis es una enfermedad poco frecuente que suele darse en personas mayores de 60 años y es más común en diabéticos. Corresponde a un proceso de envejecimiento del colágeno vítreo.
El aspecto característico de la vitreopatía por asteroides está representado por la presencia de opacidades redondas brillantes de color blanco amarillento (cuerpos asteroides) suspendidas en el gel vítreo, a menudo agregadas en racimos y con aspecto de sartas o racimos de perlas.
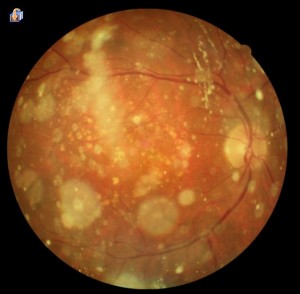
Los cuerpos asteroideos, compuestos principalmente de grasa y sales de calcio, están adheridos a fibras de colágeno y son móviles con los movimientos del gel vítreo.
La vitreopatía por asteroides suele ser asintomática. Incluso cuando las opacidades son tan densas que obstruyen la visión del fondo ocular, los pacientes no presentan una reducción de la agudeza visual y la enfermedad suele ser un descubrimiento fortuito durante un examen oftalmológico rutinario.
La etiología sigue siendo desconocida.
Sincronización chispeante
La Sincronización chispeante se presenta clínicamente con múltiples partículas cristalinas diminutas, brillantes y coloreadas, suspendidas en un vítreo degenerado y licuado. El aspecto de estos corpúsculos es plano y anguloso, en contraste con la apariencia redondeada de los cuerpos asteroides.
Los cristales son móviles con los movimientos del ojo, pero independientes de los movimientos del vítreo, a diferencia de los cuerpos asteroideos que están estructuralmente asociados al vítreo.
Durante los movimientos oculares se difunden rápidamente en la cavidad vítrea, pero se depositan por gravedad en el fondo ocular cuando el ojo está inmóvil.
La Sincronización chispeante es más frecuente en personas menores de 35 años y se da exclusivamente en ojos gravemente traumatizados o crónicamente inflamados o tras una hemorragia intravítrea.
Persistencia de vítreo primitivo hiperplásico
Es una patología que se da en bebés Nace a término y suele manifestarse unilateralmente. Esta anomalía es el resultado de la falta de regresión espontánea de la túnica fibrovascular del cristalino y de la vascularización hialoide normalmente presente sólo en el feto. La fase de regresión debe iniciarse hacia el 2º mes de gestación para dar paso al vítreo secundario.
Por lo general, esta patología ocular no se acompaña de otras anomalías sistémicas. Una de las principales características, que demuestra la presencia de la patología, es una leucocoria (pupila blanca).
Se pueden reconocer dos variantes de esta patología. La primera es la Frente PHPV que suele presentarse con microftalmos, incluso de magnitud modesta, y con la cámara anterior de profundidad reducida y posible presencia de vasos sanguíneos en el estroma del iris que sobresalen en el espacio pupilar o hacia la superficie del cristalino.
Esta variante de la enfermedad se reconoce por un importante signo característico que consiste, una vez dilatada la pupila, en un alargamiento de los procesos ciliares que se adhieren a la masa fibrovascular retrolenticular contráctil y tiran de los procesos hacia el centro debido a la tracción ejercida.
La segunda variante de la enfermedad, en cambio, consiste en un prominente cordón fibrovascular vítreo que discurre en sentido anterior y emerge del nervio óptico. En esta variante pueden presentarse pliegues de tracción retiniana y desprendimientos de retina.
Si el foramen pupilar no está completamente ocluido por la opacificación, pueden vislumbrarse restos de vasos hialoideos detrás de la membrana blanca.
Infecciones por bacterias, hongos y parásitos
El vítreo puede estar infectado por bacterias responsables de enfermedades oculares supurativas (Aspergillus, Cephalosporium, Cystercus, Microfilaria, quistes de Echinococcus, larvas de Toxocara canis y Toxocara cati).
Degeneración vítrea asociada a la edad: miodesopsias y EVP
En el ámbito clínico, la incidencia e importancia de la degeneración del gel vítreo dando lugar a síntomas diversos y, en algunos casos, incapacitantes para los pacientes.
Los síntomas que causan más problemas están relacionados con la visión de "moscas volantes" y "filamentos" oscuros en el campo visual, que se hacen aún más visibles en condiciones de mucha luz o en presencia de fondos claros (por ejemplo, en un día muy soleado o cuando se está de pie sobre campos nevados).
La visión de estos corpúsculos es consecuencia de la formación de "grumos" dentro del gel vítreo y la miodesopsias no son más que su sombra proyectada sobre el plano retiniano. La formación de engrosamientos vítreos es consecuencia de una licuefacción del gel vítreo debida a la ruptura de los mecanismos que mantienen separadas las fibras de colágeno.
Estas fibras están fisiológicamente envueltas por otras moléculas que impiden que se junten. Si esta especie de "barrera" se rompiera, las fibras de colágeno entrarían en contacto y, debido a su naturaleza "pegajosa", se agregarían para formar una red mayor y más densa.
Una vez que se ha producido el contacto y las fibras se han unido, su separación es extremadamente difícil e intervenir podría incluso suponer el riesgo de empeorar la situación.
A través de este proceso de agregación de las fibras de colágeno, se crearían de forma natural zonas sin fibras que modificarían la estructura vítrea, provocando un cambio de estado gelatinoso a líquido. Las zonas líquidas dentro de la cavidad vítrea se denominan "lagunas vítreas".
Las moléculas que recubren las fibras de colágeno no sólo impiden que se adhieran, sino que también desempeñan otro papel importante y fundamental. De hecho, son responsables de la adhesión de las fibras a la membrana limitante interna de la retina, una unión muy fuerte en las zonas de mayor adhesión vítreo-retiniana.
El paso de los años, y por tanto el envejecimiento de los tejidos oculares, provoca un deterioro del revestimiento molecular que, además de crear lagunas vítreas, puede reducir la adherencia con el tejido retiniano hasta el punto de provocar una Desprendimiento vítreo posterior (VVP).
La licuefacción vítrea puede observarse en todos los ojos después de los 50 años, y se ha establecido que por encima de los 80 a 90 años, más de la mitad del cuerpo vítreo se encuentra en estado líquido y ya no es gelatinoso.
Científicamente el licuefacción vítrea toma el nombre de síntesismientras que la formación y concentración de fibras de colágeno, responsables de la aparición de miodesopsias, se denomina sinéresis.
Por lo tanto, en el vítreo senil es fácil para el oftalmólogo detectar tanto la sinéresis vítrea como el desprendimiento del vítreo posterior, debido, como se ha mencionado anteriormente, a un debilitamiento y degeneración progresivos del revestimiento molecular.
En temas miopesComo consecuencia de la mayor longitud del globo ocular, los problemas vítreos suelen ser más frecuentes que en los ojos hipermetrópicos o completamente emétropes.
Desprendimiento vítreo posterior
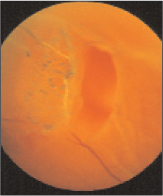
Se trata de una condición clínica bastante frecuente que afecta a casi todos los ojos en la vejez. La pérdida de adherencias en las zonas de relación entre el vítreo y la retina no representa en sí misma una verdadera condición patológica, pero podría acarrear graves consecuencias en caso de desprendimiento anormal del vítreo.
La complicación más grave de la desprendimiento vítreo del tejido retiniano, al que está unido inicialmente, es definitivamente la rotura retiniana (Fig. 6). Las roturas retinianas pueden ser consecuencia directa de una fuerte tracción ejercida por el cuerpo vítreo sobre la membrana limitante interna, que se "desgarra" durante el prolapso del vítreo dentro de la cavidad vítrea.
Los pacientes que la padecen, como consecuencia de la separación/desprendimiento brusco del vítreo de la retina, suelen experimentar la aparición repentina de fosfenos (señales luminosas similares a "flashes") causados precisamente por la tensión ejercida por el cuerpo vítreo sobre el tejido retiniano.
Una evaluación de la fondo de ojo La midriasis en presencia de fosfenos oculares puede detectar una tracción vitreorretiniana o una rotura retiniana inicial que, si se trata adecuadamente, puede prevenir complicaciones vitreorretinianas como la rotura o el desprendimiento de retina.
La persistencia de la tracción vítrea a nivel de la retina puede dar lugar, como ya se ha mencionado, a roturas retinianas, que en los casos más graves y complicados pueden convertirse en verdaderos Desprendimientos de Retina con posible afectación de la función visual incluso después de la reimplantación retiniana tras la cirugía.
Clínicamente, el Desprendimiento de Vítreo Posterior puede clasificarse en:
– Desprendimiento parcial: que a su vez pueden subdividirse según la presencia o ausencia de tracción vítreo-retiniana.
– Desprendimiento completo: Este tipo de desprendimiento vítreo posterior también difiere según la presencia o ausencia de colapso vítreo anterior a la cámara vítrea. En desprendimiento vítreo completoNormalmente es posible apreciar el anillo de Weiss, que es la porción vítrea originalmente unida a la papila óptica. La particularidad de esta porción vítrea es precisamente su forma de "anillo" que la hace reconocible.
Mediante Tomografía de Coherencia Óptica (OCT) o visualización con lámpara de hendidura, se puede evaluar la morfología del cuerpo vítreo y su relación con el plano retiniano subyacente, de modo que se puede realizar una evaluación detallada de las complicaciones que podrían derivarse.
Miodesopsias: etiología y síntomas
Comúnmente denominadocuerpos móviles vítreos" o "moscas volantes" suelen asimilarse a engrosamientos de fibras de colágeno dispersos en la cavidad vítrea. Cuando se sitúan entre el agujero pupilar y el plano retiniano, las moscas volantes se perciben y, en consecuencia, provocan una visión similar a la aparición de "moscas volantes" o "telarañas".
Por lo general, las moscas volantes aparecen durante la mediana edad y son el resultado del envejecimiento normal de la estructura vítrea y del efecto de dispersión de la luz después de que el cuerpo vítreo se colapse y se separe del plano retiniano.
Sin embargo, en pacientes jóvenes, las miodesopsias suelen asociarse a miopías altas o moderadas, mientras que son mucho más raras en pacientes emétropes o hipermétropes.
Se cree que la etiología de los cuerpos móviles vítreos se busca en cambios en la organización macromolecular a una edad temprana. En los sujetos jóvenes, el ácido hialurónico interactúa con las fibras de colágeno para mantenerlas lo suficientemente separadas entre sí como para permitir el paso de la luz sin apenas dispersión.
Si estas fibras de colágeno entraran en contacto y se juntaran, el gel vítreo perdería parte de su transparencia y aumentaría la dispersión de la luz, creando efectos de difracción que pueden perturbar la visión. Además de este fenómeno, otro factor que contribuye a la creación de opacidades vítreas es el desprendimiento posterior del vítreo del plano retiniano, seguido de su licuefacción.
Por lo tanto, puede decirse que las moscas volantes son consecuencia de la dispersión de la luz causada por la combinación de sínquisis y sinéresis vítrea con desprendimiento vítreo posterior (notificado en 53% de pacientes mayores de 50 años y en 65% de los mayores de 65 años).
El desprendimiento vítreo posterior es la primera causa de aparición de cuerpos móviles vítreos, seguida de la vitreopatía miópica, la hialosis asteroide y otras enfermedades sistémicas (por ejemplo, el síndrome de Marfan).
Los pacientes describen las miodesopsias como "líneas" o "puntos" dentro del campo visual, que se hacen más evidentes sobre fondos claros o en entornos muy luminosos.

Hay que tener mucho cuidado con la aparición de miodesopsias porque, además del engrosamiento fibrilar ya mencionado, también podrían ser un síntoma de roturas retinianas o de "hemorragias" vítreas. Si aparecen asociadas a fosfenos, debe realizarse una evaluación del fondo de ojo en midriasis lo antes posible tras la aparición de los síntomas.
Los cuerpos móviles flotan dentro de la cavidad vítrea y se mueven con el movimiento del ojo, proyectando su sombra sobre la retina y creando una imagen en el campo visual.
Habitualmente, las miodesopsias no asociadas a fosfenos son consecuencia de un desprendimiento vítreo posterior, mientras que la incidencia de roturas retinianas es considerablemente mayor cuando se asocian a la visión de destellos luminosos o flashes.
Los engrosamientos de las fibras de colágeno en el cuerpo vítreo son muy difíciles de tratar. Sin embargo, un aumento de la ingesta de agua y la toma de complementos alimenticios específicos pueden provocar una mejora de los síntomas debido a la disolución completa, o a veces total, de la unión fibrilar.
Para poder estudiar y comprender mejor los efectos negativos que los cuerpos en movimiento tienen en el paciente individual, sería necesario realizar un análisis estructural y funcional exhaustivo del gel vítreo. Para ello pueden utilizarse numerosos instrumentos, como la ecografía, la OCT, la evaluación dinámica de la dispersión de la luz y la determinación de la sensibilidad al contraste.
Las miodesopsias pueden deberse a varias causas y a menudo es difícil determinar las condiciones reales en las que surge este problema.
Las principales condiciones en las que pueden desarrollarse las miodesopsias son:
– Envejecimiento: El deterioro vítreo, debido al paso de los años, es una de las principales causas de la formación de cuerpos móviles vítreos. Se estima que más del 50% de las personas mayores de 70 años están afectadas por miodesopsias.
– Diabetes: Las miodesopsias, o moscas volantes, son frecuentes en los pacientes diabéticos, ya que la enfermedad provoca una debilidad capilar que puede dar lugar a pequeñas hemorragias que acaban flotando en el gel vítreo.
– Desarrollo prenatal anormal: En ocasiones, los cuerpos móviles pueden deberse a pequeñas partículas celulares que no se disolvieron completamente durante el desarrollo prenatal. En los tres últimos meses de gestación se produce el fenómeno de regresión de la arteria hialoidea y, en esta fase, puede ocurrir que algunas partículas contenidas en la arteria permanezcan incluso después de su regresión.
– Traumatismo bulbar: son una de las causas más frecuentes de moscas volantes. En efecto, los traumatismos oculares pueden provocar lesiones bulbares, a veces graves, y provocar la aparición de miodesopsias.
– Miopía: Los pacientes miopes, especialmente aquellos con miopía patológica, tienen un alto riesgo de desarrollar miodesopsias.
– Vitreitis: Las vitritis son inflamaciones que afectan al gel vítreo. El herpes, el citomegalovirus y otras infecciones víricas son las principales causas de vitritis.
– Uveítis: Las inflamaciones de la úvea, especialmente las posteriores, pueden estar causadas por infecciones, parásitos, traumatismos o enfermedades autoinmunes. En todos estos casos, es muy fácil que se formen cuerpos móviles vítreos.
– Anomalías vítreas: Muy a menudo, las miodesopsias pueden deberse a roturas retinianas o a la fragilidad de los capilares.
– Cirugía de cataratas: Ciertas complicaciones que pueden surgir durante la cirugía de cataratas pueden contribuir a la formación de moscas volantes vítreas.
Dr. Carmelo Chines
Director responsable
