Las fístulas carótido-cavernosas (FCC) son comunicaciones anómalas entre las carótidas o sus ramas y el seno cavernoso (1,2). Aunque representan una patología de estricta relevancia neurorradiológica y neuroquirúrgica, a menudo se acude en primer lugar al oftalmólogo por la aparición de signos y síntomas oculares que, en casos no eclécticos, pueden ser tan borrosos e inespecíficos como para desorientar por completo el cuadro diagnóstico correcto.
Las FCC constituyen aproximadamente el 10-15% de todas las malformaciones arteriovenosas intracraneales. Pueden clasificarse en función de tres criterios:
–Patogénico (fístulas espontáneas y traumáticas)
–Hemodinámica (fístulas de alto y bajo flujo)
–Angiografía (fístulas directas e indirectas o durales)
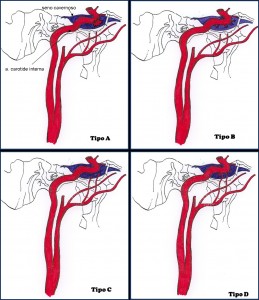
Barrow las distinguió en 1985 en fístulas de tipo A (derivaciones directas de alto flujo y alta presión que se producen por rotura del tracto intracavernoso de la arteria carótida interna dentro del seno cavernoso) y fístulas de tipo B, C y D, o fístulas durales (derivaciones indirectas de bajo flujo y baja presión entre las pequeñas ramas meníngeas de la arteria carótida interna, la arteria carótida externa o ambas y el seno cavernoso) (fig. 1) (2).
Mientras que las fístulas directas son en su mayoría de naturaleza traumática o iatrogénica, las indirectas son en la mayoría de los casos de aparición espontánea (1). Las vasculopatías sistémicas (hipertensión, diabetes, arteriosclerosis) y los trastornos del tejido conjuntivo (pseudoxantoma elástico, síndrome de Marfan y de Ehlers-Danlos) son factores predisponentes.
Para comprender plenamente la etiología de las CCF, así como para un correcto abordaje terapéutico, es importante conocer la anatomía del seno cavernoso con sus aferencias y eferencias, así como el curso intracraneal de las carótidas, con especial referencia al curso intracavernoso de la arteria carótida interna.
Manifestaciones clínicas
El modo de aparición de la FCC depende fundamentalmente de la vía de drenaje utilizada. En el caso de una fístula directa (tipo A de Barrow), el drenaje predominantemente anterior afecta a los vasos venosos ascendentes (venas oftálmicas) con la aparición llamativa de una serie de signos y síntomas bastante característicos que afectan al aparato ocular (síndrome de los ojos rojos)que, por lo tanto, no plantean mayores problemas para el diagnóstico (3). Si el drenaje es predominantemente posterior (senos supra e inf. petrosos), debido, por ejemplo, a una trombosis concomitante de las venas oftálmicas, el cuadro sintomático congestivo ocular será más matizado (síndrome de los ojos blancos). La presencia de comunicación con el seno cavernoso contralateral explica fácilmente la aparición de síntomas oculares también, y en raros casos únicamente, en el aparato ocular contralateral.
Los signos oculares que deben hacer sospechar de una FCC, cuando se presentan simultáneamente, son los siguientes quemosis conjuntivalque puede ser apenas perceptible o tan pronunciada que prolapsa a través de la hendidura palpebral; laarterialización de los vasos conjuntivales y epiescleralesque se dilatan, adoptando un aspecto característicamente tortuoso, definido un "caput medusae"; el proptosis, ipsilateral a la fístula y pulsátil en caso de fístula directa, debido a la transmisión de la onda esfigmática de la arteria carótida interna a las venas oftálmicas dilatadas (fig. 2a, b); a aliento, a menudo señalada por el propio paciente, que puede oírse colocando un fonendoscopio sobre el ojo afectado. L'hipertensión ocular es un signo que casi siempre está presente y que es inducido por varios factores, como el aumento de la presión en las venas epiesclerales, la reducción del gradiente de presión arteriovenosa que provoca la hipoxia de los tejidos retinianos y la aparición de un glaucoma de tipo neovascular, la congestión del lecho vascular coroideo y el edema del cuerpo ciliar, que pueden provocar un empuje anterior del diafragma iris-lente y el establecimiento de un bloqueo pupilar (4).
[caption id="attachment_1653" align="alignleft" width="300"]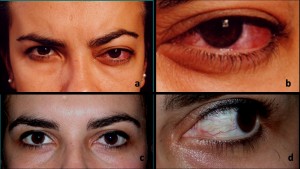 Ph. 2 a) paciente con proptosis izquierda pulsátil; b) mismo paciente, quemosis y caput medusae conjuntival; c y d) mismo paciente tras tratamiento embolizante[/caption].
Ph. 2 a) paciente con proptosis izquierda pulsátil; b) mismo paciente, quemosis y caput medusae conjuntival; c y d) mismo paciente tras tratamiento embolizante[/caption].
En el examen del fondo de ojo, un dilatación de las venas retinianas. Otros hallazgos menos frecuentes son la oclusión de la vena central de la retina, el edema de la papila óptica y las hemorragias intrarretinianas.
La repercusión de esta situación congestiva sobre la funcionalidad del aparato visual conduce a la aparición de diplopía hasta la oftalmoplejía completa, por compresión directa de los troncos nerviosos dentro del seno o por isquemia secundaria a alteraciones del flujo en el vasa nervorum (el abducens es el nervio más afectado debido a su localización en el seno cavernoso que lo hace más susceptible a la compresión). La estasis venosa orbitaria también puede contribuir a la aparición de diplopía, induciendo un engrosamiento de los músculos oculares con la consiguiente limitación mecánica de su motilidad. El sitio discapacidad visual, más tarde, se produce debido a una opticopatía isquémica anterior, hipoxia retiniana crónica, hipertensión ocular o alteraciones corneales.
Diagnóstico
Debe sospecharse una FCC directa en todos aquellos pacientes que presenten la aparición súbita de proptosis asociada a quemosis conjuntival y arterialización de los vasos epiesclerales. Cuando estas manifestaciones aparecen tras un traumatismo craneoencefálico, el diagnóstico debe ser obvio; incluso en ausencia de un evento traumático, siempre debe considerarse la rotura de un aneurisma intracavernoso. Del mismo modo, la aparición de una sintomatología similar, pero más matizada, que se desarrolla espontáneamente en un sujeto adulto, especialmente si padece vasculopatías sistémicas o enfermedades del tejido conjuntivo, debe llevar a buscar la presencia de una fístula dural. Dado que los signos oculares en estos casos son a menudo engañosos, ya que pueden confundirse con una conjuntivitis, una epiescleritis, una orbitopatía distiroidea, un proceso inflamatorio o neoplásico orbitario, el diagnóstico por imagen se hace indispensable (5,6).
La ultrasonografía ocular, el eco Doppler color, la resonancia magnética (RM) y la angio-RM, que ponen de manifiesto signos indirectos de la FCC, secundarios a la estasis venosa y a la inversión y arterialización del flujo en las estructuras venosas orbitarias, sirven para confirmar la hipótesis diagnóstica y justifican la búsqueda de la confirmación definitiva mediante investigaciones invasivas, como la angiografía selectiva de la circulación cerebral. Este examen, además de representar el único medio a nuestra disposición para destacar el sitio de la fístula y todas las ramas implicadas en su génesis, es indispensable si decidimos proceder a un tratamiento embolizante.
Ecografía: En el A-scan, las venas oftálmicas dilatadas aparecen como lesiones con una estructura interna regular y baja reflectividad. La lesión está delimitada por ecos claros de apertura y cierre, que corresponden a las paredes de los vasos dilatados. El estudio A-scan también puede servir para demostrar y cuantificar el engrosamiento de los músculos oculares extrínsecos. Con la ultrasonografía B-scan, las venas oftálmicas dilatadas aparecen como áreas ecopriadas con márgenes claros en el contexto de un tejido retrobulbar fuertemente reflectante (1). En algunas secciones, la vena oftálmica superior dilatada puede revelarse a veces en forma de una zona ecopriva sinuosa (Fig. 3a).
Doppler ecocolorEs un método no invasivo, fiable y sensible que puede proporcionar detalles de las características hemodinámicas de las fístulas, mostrando la dilatación de la vena oftálmica superior, con arterialización e inversión del flujo en su interior (fig. 3b). Este examen reviste especial importancia en las fístulas durales de bajo flujo, ya que pone de manifiesto incluso cambios hemodinámicos muy leves que de otro modo serían indetectables con otros métodos. Esta técnica también resulta indispensable en el seguimiento tras el tratamiento de embolización, para demostrar su eficacia, la estabilidad del resultado a lo largo del tiempo o la aparición de cualquier recidiva (1,7).
[caption id="attachment_1660" align="alignleft" width="300"]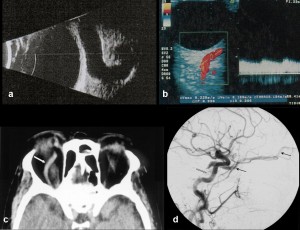 Ph 3 a) ultrasonografía B-scan; b) eco-colordoppler; c) TC órbita; d) angiografía cerebral (fase arterial): FCC dural a partir de las ramas meníngeas de la arteria faríngea ascendente (flecha blanca). Dilatación de la vena oftálmica superior (flechas negras)[/caption].
Ph 3 a) ultrasonografía B-scan; b) eco-colordoppler; c) TC órbita; d) angiografía cerebral (fase arterial): FCC dural a partir de las ramas meníngeas de la arteria faríngea ascendente (flecha blanca). Dilatación de la vena oftálmica superior (flechas negras)[/caption].
TC con mdcA nivel endocraneal, un seno venoso dilatado, que aparece como una masa paraselar hiperdensa de contornos nítidos y bien definidos, con claro realce tras la C.D.M. (1). A nivel orbitario se aprecia dilatación de las venas oftálmicas superior e inferior y aumento del grosor y densidad de los músculos oculares (Fig. 3c).
RMmuestra dilatación del seno cavernoso y de las venas oftálmicas, que aparecen sin señal en las secuencias ponderadas en T1 y T2. En los casos con trombosis del seno cavernoso o de las venas oftálmicas, estas estructuras aparecerán hiperintensas en todas las secuencias. En los casos con drenaje posterior o superior, el examen muestra edema cerebral parenquimatoso o un patrón serpiginoso en las venas corticales.
Angio-RM: aunque no ofrece la misma resolución espacial que la angiografía selectiva, debido a la relativa dificultad para resaltar las fístulas pequeñas, puede utilizarse, no obstante, para resaltar anomalías vasculares de mayor tamaño o vigilar el comportamiento de las ya diagnosticadas.
Angiografía cerebralLa angiografía digital selectiva de la circulación cerebral representa una investigación invasiva, que implica la cateterización bilateral selectiva de ambas carótidas. Constituye la única investigación instrumental capaz de visualizar directamente la fístula (fig. 3d); además, gracias a la demostración de todas las aferencias implicadas y de las vías de drenaje, parece insustituible para emitir un juicio pronóstico y para instaurar un tratamiento embolizante.
Tratamiento
El objetivo del tratamiento con FCC es resolver el cuadro clínico con el mínimo riesgo para el paciente (Fig. 2c, d). Desde un punto de vista conceptual, la "curación" en las fístulas es el cierre completo de la comunicación anómala entre arterias y venas; sin embargo, como a menudo se trata de comunicaciones múltiples, este objetivo suele ser difícil de alcanzar. Sin embargo, el resultado final importante es el clínico, dado por la resolución o mejoría de los síntomas, y no el angiográfico; de hecho, una oclusión subtotal suele ser suficiente para resolver el cuadro clínico.
Las opciones de tratamiento de las fístulas varían desde la simple monitorización, a las maniobras de compresión en las carótidas o yugulares, pasando por la terapia de embolización por vía transarterial o transvenosa, hasta la radioterapia (8). Menos utilizados son la electrotrombosis y el tratamiento quirúrgico directo.
La simple control es aconsejable en las fístulas durales que no presentan síntomas incapacitantes ni signos de amenaza de alteración visual o signos de drenaje posterior con riesgo incluso de hemorragia cerebral mortal. De hecho, en un porcentaje variable de 10% a 60%, estas fístulas pueden resolverse espontáneamente, a veces tras la realización de una angiografía con fines diagnósticos (posiblemente debido a un espasmo vascular que favorece la trombosis).
En pacientes con fístulas durales sintomáticas, sin signos de deterioro de la función visual o drenaje cortical, la compresión manual carótido-yugular (9). Esta técnica consiste en comprimir el tronco carótido-yugular durante 10 s cada hora con el fin de enlentecer el flujo a través de la fístula y favorecer la trombosis. Esta maniobra también puede ser útil en aquellos casos en los que no se ha conseguido el cierre completo de la fístula con la embolización. Sin embargo, la maniobra de compresión no está exenta de riesgos, sobre todo en pacientes con aterosclerosis carotídea significativa o que hayan sufrido episodios isquémicos o sincopales en el pasado.
En tratamiento embolizante es la terapia electiva en fístulas directas y fístulas durales, en las que no ha habido resolución espontánea o con maniobras de compresión. La embolización puede realizarse por vía transarterial (arteria femoral) o transvenosa (vena femoral) y consiste en la introducción de sustancias capaces de inducir un evento trombótico en el lugar de la fístula.
Por su facilidad de acceso y excelentes resultados, el abordaje a través del seno petroso inferior es el tratamiento de elección. En los casos en que éste no es accesible porque no se puede ver radiológicamente o en los casos en que es particularmente tortuoso o no tiene una conexión directa con la yugular interna, se utiliza la vena oftálmica superior (10).
La radioterapia ha demostrado ser una herramienta terapéutica útil en las fístulas durales tratadas sin éxito con los métodos endovasculares habituales. Su eficacia terapéutica está probablemente vinculada al desarrollo de un proceso inflamatorio en la pared de los vasos irradiados que da lugar a trombosis.
L'electrotrombosis consiste en introducir un alambre de cobre o bronce en el seno cavernoso al que se aplica una corriente eléctrica hasta inducir la trombosis.
Conclusiones
Las FCC representan una patología de interés oftalmológico caracterizada por signos oculares no siempre patognomónicos, pero a veces sutiles y difíciles de interpretar, hasta el punto de crear a menudo problemas de diagnóstico diferencial. El fracaso o el retraso del tratamiento pueden provocar, en algunos casos, complicaciones graves y a veces irreparables.
Prof. Ennio Polito
Director de la Escuela de Especialización
en la Universidad de Siena
Bibliografía
1) de Keizer R. Carotid-cavernous and orbital arteriovenous fistulas: ocular features, diagnostic and hemodynamic considerations in relation to visual impairment and morbidity. Orbit. 2003 Jun;22(2):121-42
2) Barrow DL, Spector RH, Braun IF, Landman JA, Tindall SC, Tindall GT.Classification and treatment of spontaneous carotid-cavernous sinus fistulas. J Neurosurg. 1985 Feb;62(2):248-56
3) Phelps CD, Thompson HS, Ossoinig KC. The diagnosis and prognosis of atypical carotid-cavernous fistula (red-eyed shunt syndrome). Am J Ophthalmol. 1982 Abr;93(4):423-36
4) Jørgensen JS, Guthoff R. The role of episcleral venous pressure in the development of secondary glaucomas Klin Monatsbl Augenheilkd. 1988 Nov;193(5):471-5
5) Loré F, Polito E, Cerase A, Bracco S, Loffredo A, Pichierri P, Talidis F. Carotid cavernous fistula in a patient with Graves' ophthalmopathy. J Clin Endocrinol Metab. 2003 Aug;88(8):3487-90.
6) Oestreicher JH, Frueh BR. Carotid-cavernous fistula mimicking Graves' eye disease. Ophthal Plast Reconstr Surg. 1995 Dic;11(4):238-44
7) Duan Y, Liu X, Zhou X, Cao T, Ruan L, Zhao Y. Diagnosis and follow-up study of carotid cavernous fistulas with color Doppler ultrasonography: analysis of 33 cases. J Ultrasound Med. 2005 Jun;24(6):739-45
8) Théaudin M, Saint-Maurice JP, Chapot R, Vahedi K, Mazighi M, Vignal C, Saliou G, Stapf C, Bousser MG, Houdart E. Diagnosis and treatment of dural carotid-cavernous fistulas: a consecutive series of 27 patients. J Neurol Neurosurg Psychiatry. 2007 Feb;78(2):174-9
9) Higashida RT, Hieshima GB, Halbach VV, Bentson JR, Goto K. Closure of carotid cavernous sinus fistulae by external compression of the carotid artery and jugular vein. Acta Radiol Suppl. 1986;369:580-3
10) Klink T, Hofmann E, Lieb W. Embolización transvenosa de fístulas cavernosas carotídeas a través de la vena oftálmica superior. Graefes Arch Clin Exp Ophthalmol. 2001 Aug;239(8):583-8
11) Meyers PM, Halbach VV, Dowd CF, Lempert TE, Malek AM, Phatouros CC, Lefler JE, Higashida RT. Dural carotid cavernous fistula: definitive endovascular management and long-term follow-up. Am J Ophthalmol. 2002 Jul;134(1):85-92