¿Qué es la metamorfopsia y por qué se produce en pacientes con EMD?
El edema macular diabético (EMD) es una de las complicaciones más graves de la retinopatía diabética (RD), a su vez consecuencia de la enfermedad diabética. Aunque los avances médicos en este campo, especialmente en lo que se refiere al tratamiento de la enfermedad y la mejora de la agudeza visual (AV), han sido enormes, muchos enfermos de EMD sufren también otro trastorno: la metamorfopsia.
Edema macular diabético
La DME es una de las manifestaciones más graves de la retinopatía diabética, ya que, si no se trata adecuadamente, puede afectar a la visión central. La frecuencia de aparición de DME aumenta con la duración y el grado de gravedad de la diabetes: de hecho, entre los pacientes que padecen diabetes mellitus desde hace más de 20 años, aproximadamente 30% desarrollan DME.
Patogénesis de los EMD
La patogénesis de la EMD es muy compleja y en ella intervienen numerosos factores. La hiperglucemia es capaz de provocar daños generalizados en los capilares de la retina. La oclusión capilar resultante y el aumento de la permeabilidad vascular conducen a los fenómenos de no perfusión capilar y fuga vascular. Otros factores de naturaleza inflamatoria o mecánica también pueden estar asociados a estos mecanismos subyacentes a la patología, dando lugar a cuadros clínicos diferentes de un paciente a otro.
¿Qué es la metamorfopsia?
La metamorfopsia es un trastorno de la visión caracterizado por una visión deformada de las imágenes. Los factores determinantes de su aparición están aún por esclarecer, al igual que la conexión exacta entre la metamorfopsia y el edema macular diabético.
Síntomas visuales
Sin embargo, no cabe duda de que esta deficiencia visual afecta a negativamente en la calidad de vida de la persona afectada.
Pruebas diagnósticas
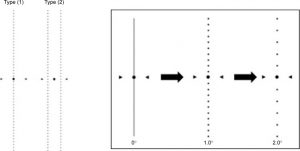
La prueba de Amsler se utiliza a menudo para diagnosticar la presencia de metamorfopsia en pacientes con diversas enfermedades maculares, aunque la determinación exacta de su gravedad es muy difícil con esta prueba. En su lugar, utilizando una tabla más específica, como la tabla M-CHARTS, pueden medirse los grados de metamorfopsia vertical y horizontal y el grado de gravedad.
Fig. tomada de Wada I. Cuantificación de la metamorfopsia con M-CHARTS en pacientes con agujero macular idiopático. Clin Ophthalmol. 2017; 11: 1719-1726.
Metamorfopsia y edema macular diabético
Aunque los datos de la literatura hasta la fecha son discordantes precisamente por el desconocimiento de los mecanismos de correlación entre ambas enfermedades, algunas evidencias clínicas han demostrado que, mediante el uso de los gráficos M-CHARTS, la 46,6% de los ojos con EMD presentan trastornos de metamorfopsia. Así pues, con el fin de arrojar más luz sobre los factores asociados a la presencia de metamorfopsia secundaria a EMD, en un estudio se analizaron 37 ojos con EMD mediante la evaluación de una serie de parámetros de tomografía de coherencia óptica (OCT), incluida la desorganización de las capas internas de la retina (DRIL).
Los resultados del estudio mostraron que hasta 54% de los ojos examinados presentaban metamorfopsia, que era más prominente en los pacientes de edad avanzada. Además, la AV era significativamente mejor en los sujetos sin este trastorno, mientras que la DRIL era claramente superior en los ojos con metamorfopsia.
Conclusiones
Por tanto, los autores concluyeron que la desorganización de las capas internas de la retina parece desempeñar un papel crucial en la determinación de la metamorfopsia de los ojos con EMD.
Este resultado es de gran interés, ya que sugiere que esta deficiencia visual debería tenerse en cuenta durante el tratamiento del EMD.
Véase también:
- Inteligencia artificial y OCT en el edema macular diabético - Oculista Italiano
- EMD Y TERAPIA PERSONALIZADA: EL PAPEL DEL DIAGNÓSTICO - Oculista Italiano
- Nakano E et al. Correlación entre metamorfopsia y desorganización de las capas internas de la retina en ojos con edema macular diabético. Archivo de oftalmología clínica y experimental de Graeve 2019; 1-6
- Wada I. Quantifying metamorphopsia with M-CHARTS in patients with idiopathic macular hole. Clin Ophthalmol. 2017; 11: 1719-1726.